
PIEDIABÉTICO
Guía para médicos de primer nivel de atención

AMD
1
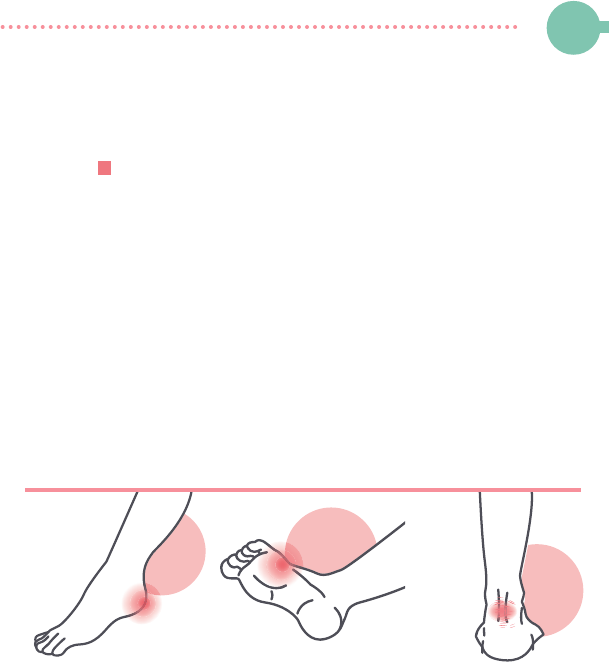
¿Qué es el pie diabético?
Se la llama "Pie Diabético" a la ulcera-
ción, infección y destrucción de tejidos
de la extremidad inferior asociada con
alteraciones neurológicas (pérdida de la
sensibilidad al dolor) y diversos grados de
enfermedad vascular periférica, resultados
de la interacción compleja de diferentes
factores inducidos por una hiperglucemia
mantenida.
Referencia: Organización Mundial de la Salud
AMD
2
¿Qué sabemos del pie diabético?
Aproximadamente, 1 de cada 4 personas con
diabetes presentan lesiones.
En la mitad de ellas puede ocurrir una infec-
ción seria.
Una tercera parte del costo del tratamiento en
pacientes diabéticos se atribuye al manejo de
úlceras en el pie.
Una vez que se ha amputado, la mortalidad
oscila entre 39 y 80 % en los primeros 5 años.
Para reducir el número de amputaciones es
esencial un abordaje multidisciplinario.
Referencia: Hinojosa CA, Boyer-Duck E, Anaya-Ayala JE, Núñez-Salgado AE, Laparra-Escareno H,
Lizola R, Impacto de la revascularización y factores asociados en el salvamento de la extremidad en
pacientes con pie diabético. Gac Med Mex 2018; 154 (2)

AMD
3
Factores de riesgo
Evolución de la diabetes
• Retinopatía
• Neuropatía
• Nefropatía
• Enfermedades del corazón
• Glucosa mayor a 100 mg/dl en ayunas
• Glucosa mayor a 140 mg/dl después de
cada comida
• Que puedan provocar lesiones o cambios
en la forma de caminar
Calzado en mal estado o:
• Descubierto en el talón o los dedos
• Punta estrecha que comprime los dedos
• Demasiado ancho
• Tacón mayor a 2.5 cm
• Con costuras o imperfecciones al interior
PRESENCIA DE
NIVELES DE GLUCOSA
SOBREPESO Y DEFORMIDADES EN LOS PIES
CALZADO E HIGIENE

AMD
4
Referencia: Qué es la diabetes. Complicaciones de la diabetes. Organización Mundial de la Salud. Disponible en
https://www.who.int/diabetes/action_online/basics/es/index3.html
De las amputaciones
se pueden reducir
gracias a los
programas de
cuidado integral
de los pies.
AL

AMD
5
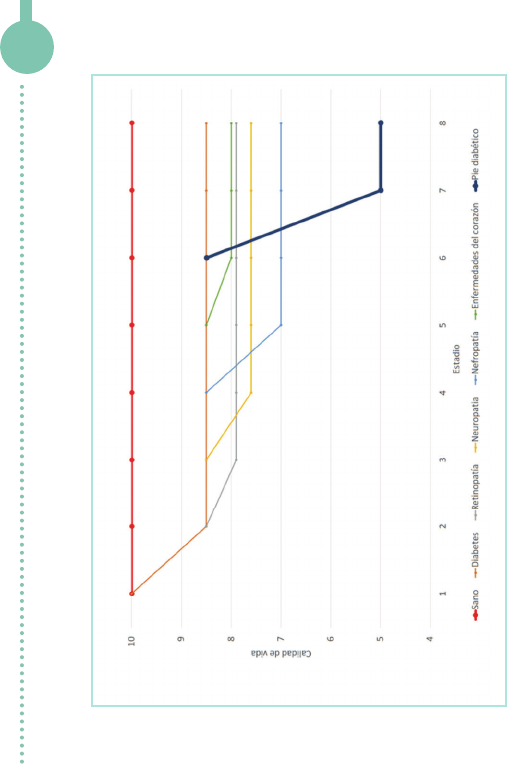
Calidad de vida y comorbilidades
Existen muchas señales de alarma
y comorbilidades previas al pie
diabético.
Identificarlas a tiempo ayudará
a mantener la calidad de vida del
paciente a lo largo de su
vida con diabetes.
AMD
Elaboración propia basada en Prajapati, 2017; Tennvall, 2000; Kayode, 2015; Thommassen, 2006 y Adriannsse, 2016.
AMD
7
Niveles
Es una enfermedad crónica en la cual el
cuerpo no puede regular la cantidad de
azúcar en la sangre.
Cuando además del diagnóstico de dia-
betes se cuenta con al menos una de las
características descritas en la página 3.
Existe una herida que tarda en cicatrizar,
pero no hay otros riesgos.
La falta de riego sanguíneo e infección
complican la atención de la herida.
Los músculos están rígidos y la infección afecta el hueso.
Se requiere una intervención quirúrgica de urgencia.
Diabetes:
Diabetes y factores de riesgo:
Úlcera no complicada:
Úlcera complicada:
Requiere amputación:
AMD
8
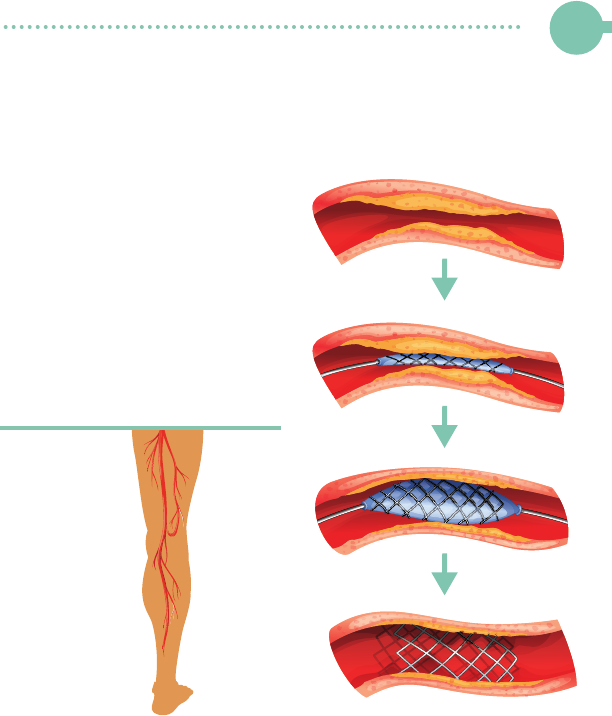
¿Qué es la revascularización?
La revascularización
endovascular (angioplas-
tía) periférica es un pro-
cedimiento mínimamente
invasivo que se realiza para
eliminar el bloqueo en las
arterias de las piernas que
causa la reducción del flujo
sanguíneo.
AMD
9
“La referencia temprana a los servicios
de cirugía vascular y la
implementación y evaluación de crite-
rios de selección más apropiados, como
el sistema de clasificación de Wound,
Ischemia, and foot Infection (WIfI,
explicado más adelante), podría
incrementar el salvamento
de extremidades.”
Referencia: Hinojosa CA, Boyer-Duck E, Anaya-Ayala JE, Núñez-Salgado AE, Laparra-Escareno H, Lizola R, Impacto de la revascularización y
factores asociados en el salvamento de la extremidad en pacientes con pie diabético. Gac Med Mex 2018; 154 (2)
AMD
10
Paciente diabético
Control glucémico:
Ajustar tratamiento con base en el resultado de HbA1c
Diagnóstico y tratamiento de comorbilidades
Hipertensión arterial
Nefropatía diabética
Referencia a consulta estomatológica para descartar
enfermedades dentales
Referencia a consulta oftalmológica para descartar
retinopatía diabética
Detección de factores de riesgo
Inspección de piernas y pies en busca de deformaciones óseas
¿Cómo lo controlo?
1.
OTROS:

AMD
11
Paciente diabético con
factores de riesgo
¿Cómo lo identifico y monitoreo?
Palpación de pulsos periféricos en los pies
Prueba de sensibilidad con monofilamento y diapasón
Inspección de piernas y pies en busca de deformaciones óseas
Controlar factores de riesgo
Enfermedad vascular periférica
Neuropatía diabética
Control de peso, alimentación y actividad física
Educación en hábitos de higiene:
Lavado y corte de uñas adecuado
Inspección y recomendaciones de calzado
2.

AMD
12
Paciente con úlcera
no complicada
¿Cómo lo controlo?
Clasificar la lesión
Identificar el tipo de úlcera
Vascular
Neuropático
Analizar insuficiencia arterial y
neuropática diabética
¿Presenta claudicación intermitente?
¿Siente dolor en reposo?
¿Presenta circulación compensada?
3.
Valorar la intervención electiva
Platica con el paciente y su familia sobre la
revascularización como alternativa, antes de
que se convierta en una urgencia.
Consideren su presupuesto.

AMD
13
Paciente con úlcera
complicada
¿Cómo lo diagnostico?
Revisión clínica
Nivel de perfusión
Extensión y profundidad
Pérdida de tejido
Infección
Isquemia crítica
Clasificación de lesiones
De acuerdo con la clasificación de WIfI:
Riesgo estimado de amputación a un año
Beneficio/necesidad de revascularización
Estudios confirmatorios
Arteriografía
Ultrasonido Doppler
Resonancia Magnética
Tomografía Axial Computarizada
Clasificación
¿La extremidad es viable?
4.
SÍ NO

AMD
14
Paciente que requiere
amputación
¿Cómo lo manejo?
Factores de riesgo
Presenta rigidez muscular
Presenta osteomielitis
Valoración del cirujano vascular
SIEMPRE antes de cualquier amputación
Referencia rápida
Si la extremidad no es viable, la intervención
debe ser antes de 1 semana
5.

AMD
15
Escala WIfI
La escala WIfI considera el tamaño
o gravedad de la herida (W=wound),
el grado de isquemia (I=Ischemia) y
de infección(fI=foot Infection) para
estimar los beneficios y riesgos del tra-
tamiento para Pie Diabético de acuerdo
a los siguientes pasos:
Clasificar la condición de la
herida, la infección
e isquemia del 0 al 3
Estimar el beneficio de la
revascularización
Estimar el riesgo de
amputación
1.
2.
3.
AMD
ESCALA WIFI
W: Herida
No úlcera, no herida, no gangrena.
Herida pequeña en la zona distal de la pierna o en el pie.
Sin hueso expuesto o limitado a las falanges distales.
Úlcera profunda con hueso, ligamento o tendón
expuesto. Generalmente no involucra el talón; úlcera
superficial en el talón sin involucrar el hueso calcáneo.
Úlcera extensa y profunda que involucra el empeine y/o
zona media; úlcera que cubre el talón y afecta el hueso
calcáneo.
Referencia: The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: Risk stratification based on
Wound, Ischemia, and foot Infection (WIfI), Joseph L. Mills et. al. 2013. Disponible en https://www.jvascsurg.org/article/S0741-5214(13)01515-2/pdf
GANGRENA

AMD
ESCALA WIFI
I: Isquemia
No úlcera, no herida,
no gangrena.
Presión sistólica
en el tobillo
Presión en los
dedos del pie
Referencia: The Society for Vascular Surgery. Lower Extremity Threatened Limb Classification System: Risk stratification based on Wound, Ischemia, and foot Infection (WIfI),
Joseph L. Mills et. al. 2013. Disponible en https://www.jvascsurg.org/article/S0741-5214(13)01515-2/pdf
IV
IV
V
V
0.80 60 mmHg
49 - 50 mmHg
30 - 39 mmHg
30 mmHg
100 mmHg
70 - 100 mmHg
50 - 70 mmHg
50 mmHg
0.6 - 0.79
0.4 - 0.59
.39
IV
V
AMD
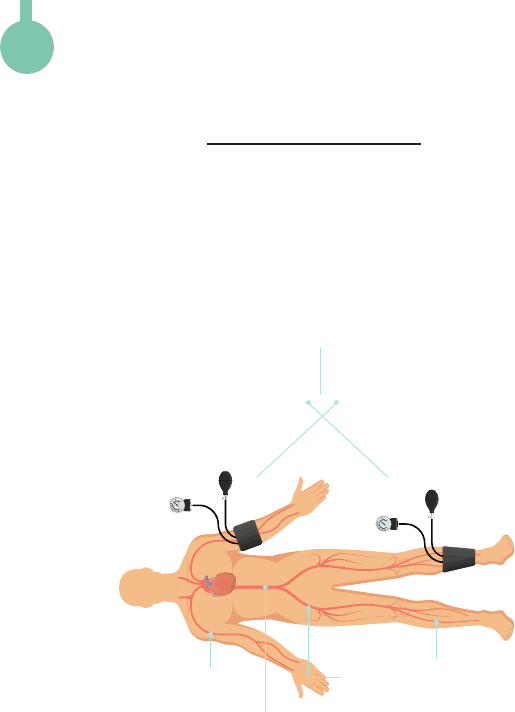
ÍNDICE TOBILLOBRAZO ITB
Diagrama y Tabla
ITB
Interpretación
Referencia: The Society for Vascular Surgery. Lower Extremity Threatened Limb Classification System: Risk stratification based on Wound, Ischemia, and foot Infection (WIfI),
Joseph L. Mills et. al. 2013. Disponible en https://www.jvascsurg.org/article/S0741-5214(13)01515-2/pdf
Braquial
Aorta
Ilíaca
Femoral
60
120
=
0.5 ITB
>0.80
Normal
EVP leve
EVP moderada
Isquemia crítica
<0.39
0.6 - 0.79
0.4 - 0.59
AMD
19
Escala WIfI
fI: Infección
0
1
2
Sin síntomas o signos de infección o con infección presente con al menos dos de
los siguientes:
*Hinchazón local o endurecimiento
*Eritema entre 0.5 y 2 cm alrededor de la úlcera
*Sensibilidad local o dolor
*Aumento local de temperatura
*Descarga purulenta (secreción transparente, opaco a blanco o sanguinolenta)
Infección local que involucra solo piel y tejido subcutáneo, sin signos sistémi-
cos como los que se mencionan abajo. Se excluyen otras causas de respuesta
inflamatoria de la piel, como traumas, fracturas, trombosis, gota, neuro osteoar-
tropatía aguda de Charcot o estasis venosa.
Infección local como se describe arriba con eritema mayor a 2 cm o que involucra
estructuras más profundas que la piel y tejidos subcutáneos (abscesos, osteomie-
litis, artritis séptica, fascitis) y sin signos de respuesta inflamatoria sistémica.
3
Infección local como se describe arriba con signos de Síndrome de Respuesta
Inflamatoria Sistémica como se manifiesta con dos o más de los siguientes
factores:
*Temperatura mayor a 38°C o menor a 36°C
*Frecuencia cardíaca mayor a 90 pulsos / minuto
*Frecuencia respiratoria mayor a 20 respiraciones por minuto o Presión Parcial
de CO2 Arterial menor a 32 mmHg
*Conteo de leucocitos mayor a 12,000 o menor a 4000 cu/mm o 10 % de formas
inmaduras
Referencia: The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: Risk stratification based on Wound,
Ischemia, and foot Infection (WIfI), Joseph L. Mills et. al. 2013. Disponible en https://www.jvascsurg.org/article/S0741-5214(13)01515-2/pdf
AMD
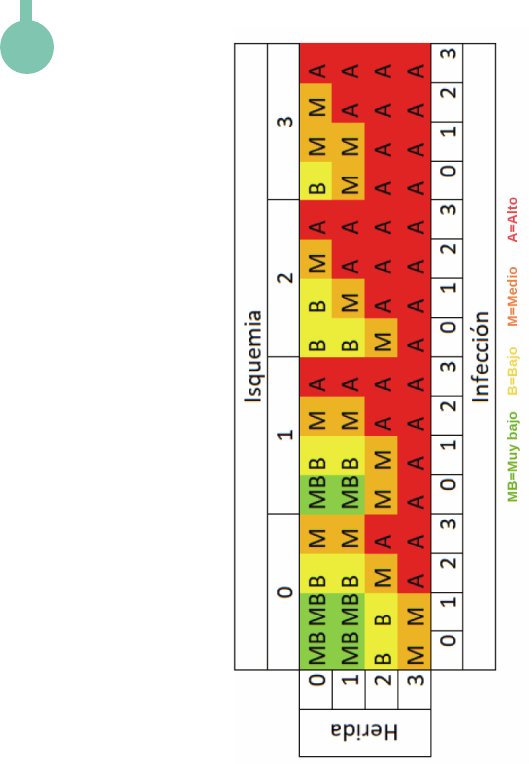
ESCALA WIFI
Riesgo estimado de amputación a
un año por cada combinación
AMD
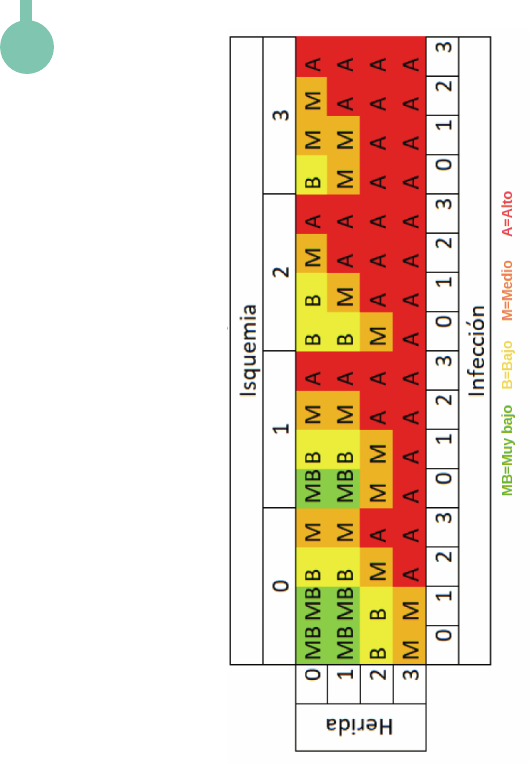
ESCALA WIFI
Estimación de la probabilidad del
beneficio/necesidad de revascularización,
considerando que la infección puede
controlarse primero

AMD
22
Notas
